SABER VIVIR COMUNICACIÓN, S.L.
Sin embargo, la realidad es el extremo opuesto: los ronquidos son consecuencia de una dificultad respiratoria durante el sueño.
No siempre están relacionados con un problema de salud: si son ocasionales, pueden ser debidos a una mala postura al dormir (generalmente, boca arriba y con la boca abierta). La buena noticia es que es posible prevenirlo y tratarlo antes de que dé lugar a complicaciones.
Pero hay otras muchas causas de los ronquidos, entre las que destaca una que tiene especial relevancia por las consecuencias que puede tener: el síndrome de apnea del sueño.
Respiración intermitente
Las personas que padecen síndrome de apnea del sueño (o apnea obstructiva del sueño) dejan de respirar de forma intermitente mientras duermen debido al bloqueo que se produce en sus vías aéreas. Este bloqueo se puede deber a la disminución de la actividad muscular durante el sueño, a un aumento del tejido que rodea las vías aéreas o al estrechamiento de las vías aéreas por diversas circunstancias.
Estas pausas respiratorias (apneas) pueden producirse muchas veces cada hora, y hacen que la persona se despierte durante un instante, aunque generalmente no es consciente de ello. Con frecuencia, tras cada apnea prolongada se produce un gran ronquido que señala la finalización de la apnea.
La oxigenación de la sangre en las personas que padecen este síndrome puede disminuir significativamente durante el sueño, al tiempo que aumentan los niveles sanguíneos de dióxido de carbono. En estas condiciones, el cerebro no descansa adecuadamente por la noche. Los “microdespertares” reducen la calidad el sueño (es más ligero), provocan una acentuada somnolencia y dolores de cabeza durante el día e incluso se ven afectadas algunas funciones cerebrales (menor capacidad de atención y de concentración, fallos de memoria…) A largo plazo, esta situación contribuye a acelerar el deterioro neurocognitivo.
Más frecuente en varones
En los países desarrollados, la apnea del sueño afecta a entre un 2 y un 4% de la población, tanto adulta como infantil. Es más frecuente en varones y en mujeres postmenopáusicas, aumenta con los años y, además de la diabetes, en su aparición también influyen la presencia de alteraciones en la anatomía del paladar o de las amígdalas, el consumo de tóxicos como el alcohol o el tabaco y de fármacos como narcóticos y benzodiacepinas, que relajan la musculatura laríngea.
Relación con la diabetes
Los estudios epidemiológicos demuestran que existe una relación bidireccional entre apnea del sueño y diabetes, de modo que uno favorece el desarrollo del otro:
- Se ha demostrado que el síndrome de apnea del sueño genera aumento de la resistencia a la insulina, lo que favorece el desarrollo de diabetes tipo 2 y el mal control metabólico en personas con diabetes.
- El sueño fragmentado genera una actividad hormonal que estimula el apetito, por lo que el síndrome de apnea puede favorecer el desarrollo de obesidad.
- La obesidad abdominal, un acompañante muy frecuente de la diabetes tipo 2, es uno de los principales factores de riesgo del síndrome de apnea del sueño y podría constituir el nexo de unión entre ambas condiciones. El aumento de grasa en la parte central del organismo, y por tanto también a nivel cervical, puede favorecer la compresión y obstrucción de las vías respiratorias durante la noche. Un perímetro de cuello superior a 43 cm eleva la probabilidad de apnea del sueño. Más de un 85% de personas con obesidad mórbida presentan apnea, y es posible que esta proporción aumente en diabéticos.
- También se ha demostrado que la apnea del sueño produce aumento de la coagulabilidad sanguínea y estrés oxidativo, lo que contribuye a aumentar el riesgo cardiovascular (infarto de miocardio, hipertensión arterial, arritmias) y cerebrovascular (ictus). De hecho, el 63% de las personas con problemas cerebrovasculares experimentan un alto índice de apneas durante la noche.
La detección del síndrome de apnea del sueño
Imprescindible para poderlo tratar adecuadamente, se lleva a cabo mediante una prueba que se llama polisomnografía y que consiste en registrar la actividad cerebral y respiratoria del paciente durante una noche, durante la cual el paciente duerme en la Unidad del Sueño de una clínica u hospital.
- Algunas medidas sencillas son recomendables para el tratamiento del síndrome de apnea del sueño: perder peso, evitar las bebidas alcohólicas por la noche e intentar dormir siempre de lado.
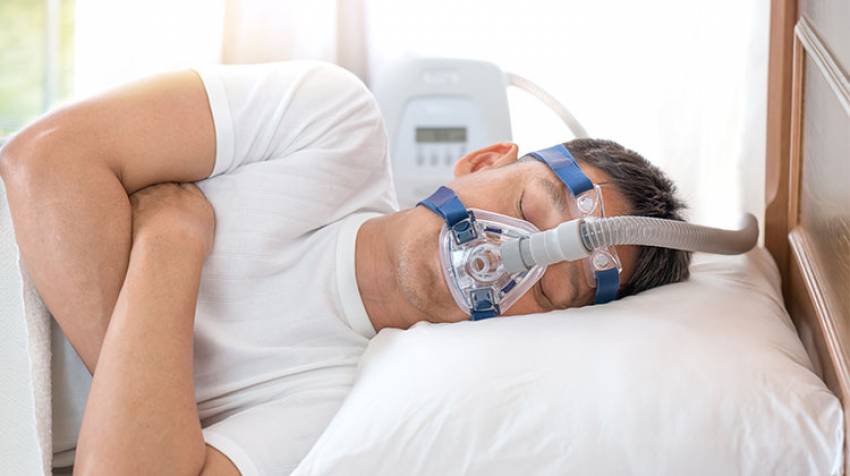
- La mayor parte de las personas que padecen apnea del sueño requieren además el uso de una mascarilla conectada a una máquina que proporciona un flujo suave de aire a través de la nariz, evita el colapso de las vías aéreas superiores y permite respirar mientras se duerme con más facilidad. Este tratamiento se llama presión positiva continua en vías aéreas (CPAP). Para las personas que no lo toleran, existen otros dispositivos intraorales que llevan la mandíbula hacia adelante.
- La intervención del cirujano oral y maxilofacial puede traer la solución al paciente con apnea del sueño gracias a la cirugía ortognática, que permite el avance de la mandíbula y el maxilar superior, para conseguir tensar la faringe y que pueda entrar más aire.
¿Qué se consigue con el tratamiento?
- Un descanso nocturno profundo y reparador.
- Mejor control de la glucosa en sangre.
- Reducción del riesgo cardiovascular.
- Menos cansancio durante el día.
- Mejor capacidad de concentración y de memoria.
¿Descansas o roncas?
Si sospechas que es tu caso, consulta al médico. El 90% de los pacientes con apnea del sueño no están diagnosticados, según la Sociedad Española de Neurología.